調子が良くても治療は続けるの?
「虫歯の予防は毎日のハミガキ!」喘息も予防が大事!
- 治療の目標は「治す」ではなく「コントロール」
- 「発作がない」=「治った」わけではない
- 発作が無くても気道の炎症は持続
- サルタノール・メプチンエアーはその場しのぎ、頼るのは禁物
- 吸入ステロイドが治療の主役・長期使用も安全
- 吸入ステロイド+気管支拡張薬を併せた吸入薬(合剤)は、一石二鳥
- 抗ロイコトリエン薬(モンテルカスト・プランルカスト)は鼻の悪い患者さんにオススメ
- 有望な新薬が次々と開発・発売、ネックは高額な費用
Q ぜんそく治療の目標とは?
A ぜんそくのない生活を送ることがゴール
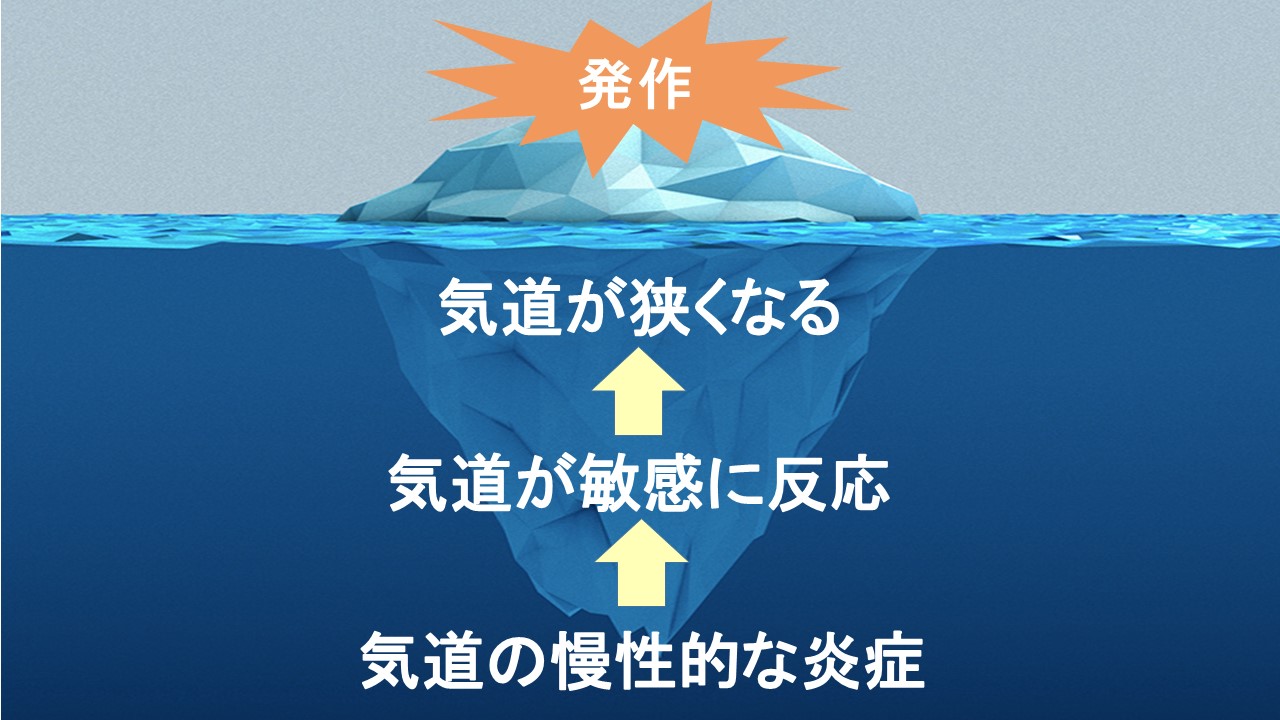
喘息は、気道に慢性的な炎症が生じる病気です。
その結果、気道が冷気や煙、匂いなどの刺激に敏感に反応しやすくなり、咳・痰(たん)・喘息に特有な症状のゼーゼー、ヒューヒューする音を伴う息苦しさを自覚する、いわゆる喘息の発作を起こします。
喘息という病気全体から見れば、発作の時の症状は氷山の一角に過ぎません。
狭くなった気道を速やかに拡げることができる気管支拡張薬(サルタノール・メプチンエアー)を吸入すると、すぐに息苦しさは楽にはなります。
しかし、その下に隠れている気道の慢性的な炎症を放置しておくと、新たな発作が繰り返され喘息自体が重症化していきます。
喘息をきちんとコントロールするためには、水面下にある気道の慢性的な炎症をしっかり抑えて、悪循環の根本を断ち切ることが重要です。
その結果、気道が冷気や煙、匂いなどの刺激に敏感に反応しやすくなり、咳・痰(たん)・喘息に特有な症状のゼーゼー、ヒューヒューする音を伴う息苦しさを自覚する、いわゆる喘息の発作を起こします。
喘息という病気全体から見れば、発作の時の症状は氷山の一角に過ぎません。
狭くなった気道を速やかに拡げることができる気管支拡張薬(サルタノール・メプチンエアー)を吸入すると、すぐに息苦しさは楽にはなります。
しかし、その下に隠れている気道の慢性的な炎症を放置しておくと、新たな発作が繰り返され喘息自体が重症化していきます。
喘息をきちんとコントロールするためには、水面下にある気道の慢性的な炎症をしっかり抑えて、悪循環の根本を断ち切ることが重要です。
喘息という病気の根底は、好酸球による慢性的な気道の炎症です。
そこで、この気道の好酸球による炎症をキチンとコントロールするために、最も重要な薬が吸入ステロイド薬です。
「ステロイドって、あの怖いクスリでしょう…」
「副作用が多いって聞いているけど大丈夫なの?」
と敬遠される方も多いかと思います。
ステロイドは、長期間内服(飲み薬)し続けるとすると、高血圧、糖尿病、高脂血症、骨粗鬆症、易感染性等の副作用があります。
一方、喘息の治療で用いる吸入ステロイド薬は、内服薬に比べて極めて少ない量(内服薬の100分の1程度)のため、長期間続けても副作用は殆ど認められないことが、40年以上にわたる吸入ステロイド薬の使用経験において証明されています。
吸入ステロイド薬には色々な種類があり、薬効の強さ、薬の粒の大きさ、価格、パウダー(細かい粉状)あるいはスプレー(細かい霧状)状などの器具の違いがあります。「自分にはコレが一番あっている!」と思えるような薬剤がきっと見つかります。
そこで、この気道の好酸球による炎症をキチンとコントロールするために、最も重要な薬が吸入ステロイド薬です。
「ステロイドって、あの怖いクスリでしょう…」
「副作用が多いって聞いているけど大丈夫なの?」
と敬遠される方も多いかと思います。
ステロイドは、長期間内服(飲み薬)し続けるとすると、高血圧、糖尿病、高脂血症、骨粗鬆症、易感染性等の副作用があります。
一方、喘息の治療で用いる吸入ステロイド薬は、内服薬に比べて極めて少ない量(内服薬の100分の1程度)のため、長期間続けても副作用は殆ど認められないことが、40年以上にわたる吸入ステロイド薬の使用経験において証明されています。
吸入ステロイド薬には色々な種類があり、薬効の強さ、薬の粒の大きさ、価格、パウダー(細かい粉状)あるいはスプレー(細かい霧状)状などの器具の違いがあります。「自分にはコレが一番あっている!」と思えるような薬剤がきっと見つかります。
【院長コラム】吸入ステロイド薬の(暗黒の?)歴史

吸入ステロイド薬の歴史は古く、1978年に「ベコタイド」と「アルデシン」という商品名で発売されました。しかし、速効性の気管支拡張薬(サルタノール・メプチン)のように「あースーッと、息苦しいのが楽になった!」といった実感が無く、吸入した時の違和感(患者さんからは、「なんかクサイ…ニガい!」とかなり不評でした)が強かったため、全く普及しませんでした。
また同じ頃、ニュージーランドから、「ベロテック(速効性の吸入気管支拡張薬)の販売量が増えると、喘息で死亡する患者さんが増える」と報道され、「吸入する薬は全て危険!的な誤解」を生じ、吸入ステロイド薬の普及は更に妨げられてしまいました。
一方、1980年代の欧米諸国では、吸入ステロイド薬を喘息治療に導入することにより、喘息のコントロールが劇的に改善されていました。その当時、北欧の病院を訪問した泉孝英先生(京都大学名誉教授)が「喘息で入院している患者さんが大変少ないようですが?」と現地の医師に質問した際、「吸入ステロイド薬が普及してから、喘息発作で入院する患者さんは殆どいなくなりましたよ」との回答を受け、吸入ステロイド薬が喘息治療に非常に有効であることを目の当たりにされました。
また、石原享介先生(前神戸市立医療センター西市民病院院長)は、欧米諸国の報告を基に、吸入ステロイド薬を患者さんに積極的に処方することにより、神戸市における喘息発作による救急搬送の件数が激減したことを当時の学会で発表されています。
その後、この二人の先生方を中心とした精力的な啓蒙活動の結果、呼吸器専門医の間に吸入ステロイド薬は広く普及し、喘息治療薬の主役を担う時代を迎えました。多くの研究や臨床成績を元に、吸入ステロイド薬が喘息治療の第一選択薬としての役割を担っている事は今も全く変わっていません。
私自身も静岡県内の各病院で、「こんなに良く効く薬が喘息にもあったんですね!」と吸入ステロイド薬の効果を実感された多くの患者さんと出会うことができました。しかし、その度に「喘息患者さんは、これまで本当に辛い日々を過ごされていたのだなあ…」と改めて実感した事が昨日のことのように思い出されます。
また同じ頃、ニュージーランドから、「ベロテック(速効性の吸入気管支拡張薬)の販売量が増えると、喘息で死亡する患者さんが増える」と報道され、「吸入する薬は全て危険!的な誤解」を生じ、吸入ステロイド薬の普及は更に妨げられてしまいました。
一方、1980年代の欧米諸国では、吸入ステロイド薬を喘息治療に導入することにより、喘息のコントロールが劇的に改善されていました。その当時、北欧の病院を訪問した泉孝英先生(京都大学名誉教授)が「喘息で入院している患者さんが大変少ないようですが?」と現地の医師に質問した際、「吸入ステロイド薬が普及してから、喘息発作で入院する患者さんは殆どいなくなりましたよ」との回答を受け、吸入ステロイド薬が喘息治療に非常に有効であることを目の当たりにされました。
また、石原享介先生(前神戸市立医療センター西市民病院院長)は、欧米諸国の報告を基に、吸入ステロイド薬を患者さんに積極的に処方することにより、神戸市における喘息発作による救急搬送の件数が激減したことを当時の学会で発表されています。
その後、この二人の先生方を中心とした精力的な啓蒙活動の結果、呼吸器専門医の間に吸入ステロイド薬は広く普及し、喘息治療薬の主役を担う時代を迎えました。多くの研究や臨床成績を元に、吸入ステロイド薬が喘息治療の第一選択薬としての役割を担っている事は今も全く変わっていません。
私自身も静岡県内の各病院で、「こんなに良く効く薬が喘息にもあったんですね!」と吸入ステロイド薬の効果を実感された多くの患者さんと出会うことができました。しかし、その度に「喘息患者さんは、これまで本当に辛い日々を過ごされていたのだなあ…」と改めて実感した事が昨日のことのように思い出されます。
吸入ステロイドが発売当初普及しなかった大きな理由は、速効性(良くなった)が実感できないことでした。
一方、気管支拡張薬は、吸入した数分後には、狭くなった気道を拡げる「速効性」を備えていますが、気道の炎症には全く効きません。「その場をしのぐ」事はできますが、水面下にある気道の炎症は徐々に悪化していきます。
✖ 吸入ステロイド薬=効果をすぐに実感できない
✖ 気管支拡張薬=気道の炎症を改善できない
そこで、両薬剤を組み合わせた合剤が開発されました。
気道の炎症を改善させる吸入ステロイド薬+気道を拡げる気管支拡張薬という一石二鳥の優れた薬剤です。
また、この合剤に含まれている気管支拡張薬は、一回吸入すると12時間~24時間効果が持続する長時間作用性気管支拡張薬となっています。
現在、この合剤には4種類があります。
それぞれに利点がありますので、あたなにジャストフィット!の合剤については、医師と相談して下さい。
一方、気管支拡張薬は、吸入した数分後には、狭くなった気道を拡げる「速効性」を備えていますが、気道の炎症には全く効きません。「その場をしのぐ」事はできますが、水面下にある気道の炎症は徐々に悪化していきます。
✖ 吸入ステロイド薬=効果をすぐに実感できない
✖ 気管支拡張薬=気道の炎症を改善できない
そこで、両薬剤を組み合わせた合剤が開発されました。
気道の炎症を改善させる吸入ステロイド薬+気道を拡げる気管支拡張薬という一石二鳥の優れた薬剤です。
また、この合剤に含まれている気管支拡張薬は、一回吸入すると12時間~24時間効果が持続する長時間作用性気管支拡張薬となっています。
現在、この合剤には4種類があります。
それぞれに利点がありますので、あたなにジャストフィット!の合剤については、医師と相談して下さい。
レルベアの吸入方法
シムビコートの吸入方法
アドエアの吸入方法
フルティフォームの吸入方法
吸入ステロイド薬は、有効性・安全性の高い薬ですが、「それでもステロイドは何となく心配」「うまく吸入できない」「声が枯れる」等、吸入ステロイド薬が適さない患者さんがお見えになります。
また、吸入ステロイド薬の治療を受けている喘息患者さんの中で、「喘息は良くなったけど鼻の調子が悪い」と感じておられる方も少なくありません(日本の喘息患者さんを対象とした調査結果では、約6割が花粉症(アレルギー性鼻炎)を合併していました)。
「ロイコトリエン」と呼ばれる化学物質が喘息を悪化させることが明らかになり、このロイコトリエンを抑制する「抗ロイコトリエン薬」が開発されました。そして、抗ロイコトリエン薬は、花粉症にもよく効くことが判明ました。
現在、抗ロイコトリエン薬は、喘息+花粉症(アレルギー性鼻炎)の治療が一剤で可能な一石二鳥の便利な薬として、花粉症を合併した喘息患者さんにお勧めする薬剤となっています。
また、吸入ステロイド薬の治療を受けている喘息患者さんの中で、「喘息は良くなったけど鼻の調子が悪い」と感じておられる方も少なくありません(日本の喘息患者さんを対象とした調査結果では、約6割が花粉症(アレルギー性鼻炎)を合併していました)。
「ロイコトリエン」と呼ばれる化学物質が喘息を悪化させることが明らかになり、このロイコトリエンを抑制する「抗ロイコトリエン薬」が開発されました。そして、抗ロイコトリエン薬は、花粉症にもよく効くことが判明ました。
現在、抗ロイコトリエン薬は、喘息+花粉症(アレルギー性鼻炎)の治療が一剤で可能な一石二鳥の便利な薬として、花粉症を合併した喘息患者さんにお勧めする薬剤となっています。
オノン
シングレア
キプレス
【院長コラム】抗ロイコトリエンこぼれ話
抗ロイコトリエン薬は、小野薬品が世界に先駆けて「オノン」(小野薬品が長年天塩にかけて開発した薬剤で、その商品名として「オノン」と命名したと言われています)を市場に出しました。「日本人は飲み薬に対する信頼感が高く(?)」、吸入ステロイド薬に比べて瞬く間に普及しました。また、吸入ステロイド薬に必要な吸入指導が不要なこともその普及を後押しした一因でした。
その後、世界有数の製薬メーカーのメルク社から、「シングレア」と呼ばれている第二の抗ロイコトリエン薬が市場に投入されました。オノンが1日2回・朝晩・服用に対して、「シングレア」は、1日1回・晩のみ・服用と優位性を持っていました(1日1回服用の特徴をアピールするためのsingle(シングル)から由来して「シングレア」と命名されています。また、日本では提携製薬企業の杏林製薬(株)より、「キプレス」という商品名で市販されています。一見奇妙な商品名ですが、喘息の病態に重要な役割を持つ「ロイコトリエン」、つまりkey(鍵)となるロイコトリエンをpress(抑える)を結びつけて、key press→キプレスと命名されています)。
では、「吸入ステロイド薬」と「抗ロイコトリエン薬」は、どちらの有用性が高いのか、つまり、どちらが喘息により効くのか?」が数多く研究されてきました。その結果は大変注目されたましたが、ほぼ全ての研究において吸入ステロイド薬に軍配が上がり、安全性は同等となっています。これらの結果を踏まえて、最新の喘息ガイドライン(治療指針)においても、喘息に対する第一選択薬は、吸入ステロイド薬となっています。
※抗ロイコトリエン薬は「薬価が高い」ことが処方上のネックとなっていました。「先生、この間のクスリ、高いですねえ…これからもあのクスリ続けるんですか?」と質問されることも少なくありませんでしたが、現在は、オノン、シングレア・キプレスいずれにもジェネリック(後発品)が登場し、患者さんの負担がかなり軽減されています(ホッ…)。
その後、世界有数の製薬メーカーのメルク社から、「シングレア」と呼ばれている第二の抗ロイコトリエン薬が市場に投入されました。オノンが1日2回・朝晩・服用に対して、「シングレア」は、1日1回・晩のみ・服用と優位性を持っていました(1日1回服用の特徴をアピールするためのsingle(シングル)から由来して「シングレア」と命名されています。また、日本では提携製薬企業の杏林製薬(株)より、「キプレス」という商品名で市販されています。一見奇妙な商品名ですが、喘息の病態に重要な役割を持つ「ロイコトリエン」、つまりkey(鍵)となるロイコトリエンをpress(抑える)を結びつけて、key press→キプレスと命名されています)。
では、「吸入ステロイド薬」と「抗ロイコトリエン薬」は、どちらの有用性が高いのか、つまり、どちらが喘息により効くのか?」が数多く研究されてきました。その結果は大変注目されたましたが、ほぼ全ての研究において吸入ステロイド薬に軍配が上がり、安全性は同等となっています。これらの結果を踏まえて、最新の喘息ガイドライン(治療指針)においても、喘息に対する第一選択薬は、吸入ステロイド薬となっています。
※抗ロイコトリエン薬は「薬価が高い」ことが処方上のネックとなっていました。「先生、この間のクスリ、高いですねえ…これからもあのクスリ続けるんですか?」と質問されることも少なくありませんでしたが、現在は、オノン、シングレア・キプレスいずれにもジェネリック(後発品)が登場し、患者さんの負担がかなり軽減されています(ホッ…)。
Q 古くて新しい「抗コリン薬」?
A スピリーバは、これまでの気管支拡張薬と同等の効果
気道にも自律神経が通っています。
自動車で言えば、交感神経はアクセル、副交感神経はブレーキの役割を担います。
現在、喘息を長期間安定した状態に保つ治療法としては、吸入ステロイド薬+β刺激薬が主流となっています。
そこで、喘息患者さんを対象として、吸入ステロイド薬+抗コリン薬と吸入ステロイド薬+β刺激薬(現在の標準治療薬)の2つの治療法を比べた結果、同じくらいの効果であることがわかりました。
なお、現状では吸入ステロイド薬と抗コリン薬が一緒ににできる剤形(合剤)が無いため、吸入ステロイド薬とスピリーバを別々の吸入器でそれぞれ吸入しなくてはならない不便さがあります。
- 交感神経 → 気管支を拡げる
- 副交感神経 → 気管支を狭くする
自動車で言えば、交感神経はアクセル、副交感神経はブレーキの役割を担います。
現在、喘息を長期間安定した状態に保つ治療法としては、吸入ステロイド薬+β刺激薬が主流となっています。
そこで、喘息患者さんを対象として、吸入ステロイド薬+抗コリン薬と吸入ステロイド薬+β刺激薬(現在の標準治療薬)の2つの治療法を比べた結果、同じくらいの効果であることがわかりました。
なお、現状では吸入ステロイド薬と抗コリン薬が一緒ににできる剤形(合剤)が無いため、吸入ステロイド薬とスピリーバを別々の吸入器でそれぞれ吸入しなくてはならない不便さがあります。
Q それでも効かない時の対策は?
A 画期的なバイオ製剤が次々と登場しています
吸入ステロイド薬と長時間作用性気管支拡張薬の合剤により、多くの患者さんが喘息をコントロールことができるようになりました。
また、花粉症を合併している方は、抗ロイコトリエン薬を併用することにより、鼻の症状も軽くなります。
一方、上記の治療を行っても、毎日のように発作が出る、夜苦しくて、度々目が覚める、重い発作のためにステロイドを短期間(5日間)飲む、あるいは、発作を抑えるために毎日ステロイドを飲まないと日常生活を送れない方が、全体の1割程度お見えになります。
そのような方に福音をもたらしたのがバイオ製剤です。
喘息は、好酸球による気道の炎症が病気の本態ですが、その好酸球を体内から取り除く薬剤(ヌーカラ・ファセンラ)が、開発されました。
体内から好酸球が取り除かれると、気道の炎症が起きないため、「これまでの発作は何だったの?」と思えるくらい、よく効きます。
その結果、ステロイドを飲むような発作が出なくなり、毎日ステロイドを必要とした患者さんは、ステロイドの量を減らせる、あるいは多くの患者さんがステロイドを止めることができるほど画期的な効果が期待できます。
一方、喘息は、ダニを始めとしたアレルギー反応を起こす物質(アレルゲン)を吸入すると、気道が過敏に反応して発作が出ますが、アレルゲンと反応するのがIgE(アイジーイー)と呼ばれる抗体(こうたい)です。
抗体には、現在世界中で蔓延しているコロナウィルスをやっつけてくれる中和抗体のような善玉の抗体と、IgEのようにアレルギー反応を起こしてしまう悪玉の抗体があります。このIgEを体内から取り除いてしまうのがゾレアと呼ばれるバイオ製剤です。
アレルゲンと反応するIgEが取り除かれると、喘息発作が出なくなるばかりか、同じくIgEが関連した花粉症や慢性のじんま疹も併せて良くなります。
バイオ製剤は、非常に良く効きますし、長期間投与した時の安全性も十分確認されていますが、問題点はビックリするような薬価です。
「保険が効いて…その値段ですか?」と殆どの患者さんが驚かれます。
そのため、バイオ製剤を導入する際は、高額医療費制度等の負担額を減らせるような対策を併せて提案しています。
また、花粉症を合併している方は、抗ロイコトリエン薬を併用することにより、鼻の症状も軽くなります。
一方、上記の治療を行っても、毎日のように発作が出る、夜苦しくて、度々目が覚める、重い発作のためにステロイドを短期間(5日間)飲む、あるいは、発作を抑えるために毎日ステロイドを飲まないと日常生活を送れない方が、全体の1割程度お見えになります。
そのような方に福音をもたらしたのがバイオ製剤です。
喘息は、好酸球による気道の炎症が病気の本態ですが、その好酸球を体内から取り除く薬剤(ヌーカラ・ファセンラ)が、開発されました。
体内から好酸球が取り除かれると、気道の炎症が起きないため、「これまでの発作は何だったの?」と思えるくらい、よく効きます。
その結果、ステロイドを飲むような発作が出なくなり、毎日ステロイドを必要とした患者さんは、ステロイドの量を減らせる、あるいは多くの患者さんがステロイドを止めることができるほど画期的な効果が期待できます。
一方、喘息は、ダニを始めとしたアレルギー反応を起こす物質(アレルゲン)を吸入すると、気道が過敏に反応して発作が出ますが、アレルゲンと反応するのがIgE(アイジーイー)と呼ばれる抗体(こうたい)です。
抗体には、現在世界中で蔓延しているコロナウィルスをやっつけてくれる中和抗体のような善玉の抗体と、IgEのようにアレルギー反応を起こしてしまう悪玉の抗体があります。このIgEを体内から取り除いてしまうのがゾレアと呼ばれるバイオ製剤です。
アレルゲンと反応するIgEが取り除かれると、喘息発作が出なくなるばかりか、同じくIgEが関連した花粉症や慢性のじんま疹も併せて良くなります。
バイオ製剤は、非常に良く効きますし、長期間投与した時の安全性も十分確認されていますが、問題点はビックリするような薬価です。
「保険が効いて…その値段ですか?」と殆どの患者さんが驚かれます。
そのため、バイオ製剤を導入する際は、高額医療費制度等の負担額を減らせるような対策を併せて提案しています。
Q 自分に必要な治療はどれ?
A あなたの喘息の状態にあわせて必要な薬が決まります
| ステップ1 | ステップ2 | ステップ3 | ステップ4 | |
| 環境の調整(禁煙・清掃・ストレス解消など) | ||||
医師の判断・患者さんの 希望に合わせていずれかを選択 |
吸入ステロイド (低用量) |
レルベア シムビコート アドエア フルティフォーム (低用量) |
レルベア シムビコート アドエア フルティフォーム (中用量) |
レルベア シムビコート アドエア フルティフォーム (高用量) |
| 抗ロイコトリエン薬 | 吸入ステロイド (中用量) |
上記+ 抗ロイコトリエン薬 |
ゾレアヌーカラファセンラデュピクセント | |
| - | 吸入ステロイド+ 抗ロイコトリエン薬 |
上記+ スピリーバ |
内服ステロイド | |
| - | 吸入ステロイド+ スピリーバ |
- | ・ | |
| コントロールが安定した場合 |
もっと知りたい【ぜんそく(喘息)】について
- 本当はどんな病気?
息を吸ったり、吐いたりする空気の通り道(気道)の表面が肌荒れ(炎症)を起こした状態が喘息の本態です。 - 発作の時はどうすれば?
発作の時は「ガマン」せずに気管支拡張薬を吸入し、呼吸を楽にする事が最優先です。 - 喘息のない生活を送るには?
喘息患者さんの、日々の生活の中で色々な悩み・心配事などの疑問にお答えします!
これで解決!あなたのギモン

呼吸器・アレルギー専門クリニックです!
クリニック開院後、10,000人以上の呼吸器(気管支喘息・せき喘息・COPDなど)ならびにアレルギー(花粉症・食物アレルギーなど)の患者さんの診療に携わった経験に基づく「専門的な医療」を提供いたします。